70多歲的陳伯伯(化名)
最近兩年以來四肢麻痺的感覺加重,走路越來越不穩,下肢無力
來就診的時候
發現他的上下肢深肌腱反射(DTR)有明顯的增強 (hyperreflexia)
Hoffmann sign 呈現陽性反應
這些症狀和理學檢查都呈現上運動神經元徵象,因為上下肢都有明顯麻痺感,推測最可能的病灶位置在頸椎
最近兩年以來四肢麻痺的感覺加重,走路越來越不穩,下肢無力
來就診的時候
發現他的上下肢深肌腱反射(DTR)有明顯的增強 (hyperreflexia)
Hoffmann sign 呈現陽性反應
這些症狀和理學檢查都呈現上運動神經元徵象,因為上下肢都有明顯麻痺感,推測最可能的病灶位置在頸椎
◆頸椎X-ray
除了有頸椎椎間盤退化之外
可以看到在頸椎屈伸位側面攝影,寰齒距( Atlantodental Interval: ADI) 有些微變化(1.2mm, <3mm)
可以看到在頸椎屈伸位側面攝影,寰齒距( Atlantodental Interval: ADI) 有些微變化(1.2mm, <3mm)
仔細詢問是否有頸椎疼痛現象, 陳伯伯表示沒有
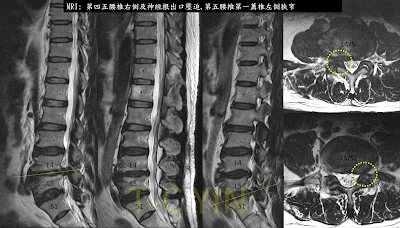
接下來就是安排頸椎核磁共振檢查 (MRI)
檢查結果,發現在寰樞椎(C1/C2)處有一個嚴重的椎管狹窄, 可以看到
在齒狀突後方 有類肉芽組織 (pannus)的形成
另外第一頸椎(寰椎)後弓有增厚的情形 (8.7mm, 相較正常族群約 5.4–6.0 mm,明顯肥厚)
目前這個不穩定的程度輕微,或者說目前來說已經穩定
當然若要完整處理病灶
考慮寰樞椎(C1/C2)減壓加上第一及第二頸椎的固定融合手術
手術確實有風險,但只要小心謹慎,應該是沒問題
解釋完手術方式後
陳伯伯問說,可不可以做減壓就好 ? 我沒有什麼頸椎疼痛不舒服
而且你解釋的鋼釘固定,聽起來也是有風險的
有沒有辦法解除神經壓迫,但不要增加不穩定的發生?
如果說減壓之後還有不穩定再來做頸椎鋼釘固定融合手術可行嗎?
醫療的決策並不是非黑即白
有時候會根據個別的狀況,由病患及醫師共同決定效益及風險,共同承擔
陳伯伯看起來頸椎活動沒什麼問題,影像上目前沒有明顯不穩定, 第一頸椎(寰椎)後弓有增厚,明顯的椎管狹窄脊髓病變
經過仔細討論及給予病患考慮後
我先採取第一階段: 第一頸椎第二頸椎後側神經減壓手術,採取的是雙通道微創內視鏡手術
手術順利,雖然此手術術中比較容易流血,病患術後恢復良好
肌力及整體的走路穩定度持續在半年內顯著進步
經過的一年,追蹤頸椎X-ray, 沒有什麼明顯變化
追蹤頸椎MRI
可以看到,原本嚴重壓迫的脊髓,得到足夠的減壓
病人表示恢復良好,目前不需要再做進一步手術治療
★最近一兩年,發現頸椎的微創內視鏡手術應用越來越多, 許多醫師都在做新的嘗試 ;有醫師採用頸椎內視鏡輔助椎板成型術 (laminoplsty(以及後路寰樞椎鋼釘固定手術 (articular screw fixation),當然還需要時間的驗證
整體而言,需要對於病患疾病的瞭解,對於手術技術的掌握能力,以及良好的手術前規劃,才能給病患好的治療效果
# 鄞宗誠醫師
# 高位頸椎
# UBE
#雙通道微創脊椎內視鏡
參考:




.jpg)